به گزارش پایگاه خبری تحلیلی تسریر، در این میان ۸۵ درصد فوتیها مربوط به حمله و سکته قلبی بوده است. این مقاله را مطالعه کنید تا در لحظاتی که اکثر انسانها فقط نظارهگر هستند، شما فرشته نجات باشید.
حمله قلبی چیست؟
حمله قلبی زمانی رخ میدهد که خون به اندازه کافی در اختیار عضله قلب قرار نمیگیرد. این عارضه با نام انفارکتوس میوکارد قلبی (Myocardial infarction) نیز معرفی میشود و به طور ناگهانی فرد را درگیر میکند. حمله قلبی یک وضعیت اورژانسی است و اگر اقدامات درمانی به موقع انجام نشود، زندگی بیمار تهدید خواهد شد. هر چقدر اختلال خونرسانی به قلب مدت زمان بیشتری را به خود اختصاص دهد به همان میزان بر آسیب قلبی افزوده خواهد شد.
حمله قلبی چگونه است؟
چگونه سکته قلبی میکنیم؟ این سوالی است که بسیاری از ما به دنبال یافتن پاسخ آن هستیم. حمله قلبی معمولا زمانی رخ میدهد که انسدادی در شریانهای کرونری وجود داشته باشد. ممکن است بپرسید چرا و چگونه رگهای خونی مسدود میشوند؟ یکی از مهمترین دلایلی که باعث بروز این عارضه میشود، چربی خون یا همان کلسترول است. کلسترول به دو شکل hdl و ldl در آزمایش خون نشان داده میشود.
بالا بودن سطح ldl میتواند زمینه را برای بروز حمله قلبی فراهم کند. از ldl تحت عنوان چربی خون بد یا لیپوپروتئین با چگالی پایین یاد نیز میشود. در این حالت چربیهای اضافه در شریانهای خون رسوب میکنند و باعث ایجاد پلاک خواهند شد. پلاکها مانعی در مسیر جریان خون در رگها هستند و باعث سفت شدن شریانها میشوند. این امر مسیر داخلی رگهای خونی را محدود و تنگ میکند و خونرسانی به قلب مختل خواهد شد. در این حالت گفته می شود آترواسکلروزیس (Atherosclerosis) یا تصلب شرایین بروز کرده است.
گاهی اوقات نیز پلاکها میتوانند تجزیه شده و زمینه را برای ایجاد لخته خون فراهم کنند. لخته خون به سمت قلب و مغز حرکت کرده و منجر به بروز بیماریهای قلبی و مغزی میشود.
سکته قلبی چیست؟
به طور کلی سکته و حمله قلبی بجای یکدیگر استفاده میشوند. اگر بخواهیم کمی در مورد آنها دقیقتر شویم؛ باید گفت زمانی که عملکرد قلب به دلیل مشکلات الکتریکی دچار اختلال میشود، سکته قلبی رخ میدهد که منجر به ایست قلبی میشود، اما حمله قلبی معمولا به دلیل بروز مشکل در شریانهای خون است. هر دو عارضه باعث آسیب به عضله قلب میشوند.
انواع حمله قلبی
در ادامه شما را با انواع سکته قلبی آشنا می کنیم:
اسپاسم (گرفتگی) عروق کرونر یا آنژین ناپایدار
در این حالت بیمار با حمله حاد عروق کرونری قلب مواجه میشود. ممکن است درد قفسه سینه در زمان استراحت بروز کند، همچنین بیمار مدت زمان طولانیتری درد را تجربه خواهد کرد. درمان این بیماری قلبی با دارو و استراحت امکانپذیر نیست. در مقابل آنژین ناپایدار، آنژین پایدار وجود دارد. در این حالت بروز علائم بیماری با فعالیت بدنی در ارتباط است. یعنی علائم زمانی ظاهر میشوند که فعالیتهای بدنی به حد خاصی رسیده باشند.
انفارکتوس میوکارد( ST (STEMI
در این حالت یکی از شریانهای اصلی قلب دچار آسیب شده است. این شریانها به خون اجازه میدهند تا اکسیژن و مواد مغذی برای عضله قلب تامین شود. این بیماری میتواند به صورت حاد ایجاد شود. در این حالت احتمال بروز آریتمی بطنی نیز وجود دارد. این امر ریسک بروز ایست قلبی را افزایش خواهد داد.
انفارکتوس میوکارد (ST (NSTEMI
در این حالت بیماری قلبی شدت متوسط دارد. در طی آن، یک شریان خونی به طور جزیی دچار انسداد شده است. البته این امر به این معنا نیست که خطری متوجه بیمار نمیشود. علائم این انفارکتوس میوکارد مشابه با نوع شدید است. به همین دلیل باید برای درمان بیماری به سرعت اقدام نمود.
علائم سکته یا حمله قلبی
از نشانههای سکته قلبی میتوان به موارد زیر اشاره کرد:
- درد در قفسه سینه (آنژین صدری)
- تنگی نفس
- احساس سرگیجه
- سبکی سر
- حالت تهوع
- استفراغ
- خس خس سینه و سرفه
- عرق سرد
- احساس شدید اضطراب که بیشتر شبیه حمله پانیک است.
علائم حمله قلبی در زنان
باید بدانید که شایعترین علائم سکته قلبی در زنان و مردان یکسان است، بنابراین به دنبال نشانههای عجیب و غریب سکته قلبی در زنان نباشید. البته گفته میشود بروز حملات قلبی خاموش در زنان بیشتر است و معمولا در اولین حمله باعث مرگ آنها خواهد شد. همچنین برخی بیماریها مانند سندروم تخمدان پلی کیستیک یا همان PCOS منحصر به زنان بوده و میتواند ریسک بروز این عارضه را در آنها افزایش دهد. باید بدانید زنان پس از یائسگی بیشتر در معرض حمله قلبی قرار دارند، این امر به دلیل کاهش سطح استروژن در بدن است. به منظور پیشگیری از بیماریهای قلبی در زنان، توصیه شده است زنانی که بالای ۴۰ سال دارند، به طور مرتب با متخصص در ارتباط باشند و چکاپ دورهای را جدی بگیرند.
علائم ایست قلبی
از شایعترین علائم این عارضه میتوان به موارد زیر اشاره کرد:
- از دست دادن تعادل و سقوط ناگهانی
- ندشتن نبض
- فقدان هوشیاری
- درد در ناحیه قفسه سینه
- تنگی نفس
- تپش قلب
- احساس ضعف
در صورت مشاهده علائم ایست قلبی اقدامات زیر را انجام دهید.
- فورا با اورژانس تماس بگیرید.
- شروع به انجام عملیات سیپیآر (CPR) کنید. منظور از CPR همان تنفس مصنوعی یا احیای قلبی ریوی (Cardiopulmonary resuscitation) است. هدف این است تا خون و اکسیژن در بدن بیمار حفظ شود و ضربان داشته باشد. زمان پس از ایست قلبی زمان اهمیت بسیار زیادی دارد. ۴ تا ۶ دقیقه پس از این عارضه به عنوان زمان طلایی بهشمار میرود. اگر بتوانید در این مدت زمان عملیات CPR را به درستی انجام دهید، احتمال نجات دادن جان بیمار و جلوگیری از آسیبهای جدی مانند هیپوکسی (کاهش سطح اکسیژن در بدن) وجود دارد. بنابراین اگر تاکنون CPR را یاد نگرفتهاید، حتما برای یاد گرفتن آن اقدام کنید. چرا که در مواقع حساس قادر خواهید بود جان یک انسان را نجات دهید.
علل بروز سکته قلبی
علت سکته قلبی، عمدتا مربوط به بیماریهای عروق کرونر یا همان CHD است. در طی آن شریانهای اصلی که وظیفه خونرسانی به قلب را برعهده دارند، دچار آسیب میشوند.این آسیب (آترواسکلروز) معمولا به دلیل افزایش سطح کلسترول خون و ایجاد پلاک، رخ میدهد. سیگار کشیدن، رژیم غذایی ناسالم، نداشتن فعالیت ورزشی منظم، مصرف بیش از حد نوشیدنیهای الکلی، فشار خون بالا و حتی دیابت از جمله دلایلی هستند که میتوانند زمینه را برای بروز آترواسکلروز فراهم کنند.
دلیل سکته قلبی میتواند مربوط به لخته خون باشد. پلاکها در ایجاد لخته خون نقش مهمی دارند. اگر آنها دچار ترکیدگی شوند، مواد شیمیایی حاصل از آنها میتوانند منجر به لخته شدن خون شوند. با حرکت لخته به سمت قلب، خونرسانی دچار اختلال میشود و در نتیجه حمله قلبی رخ میدهد.
در صورت حمله قلبی چه کنیم؟
در صورت علائم بروز سکته قلبی بهتر است هر چه سریعتر اقدامات زیر را انجام دهید:
- فورا با اورژانس تماس بگیرید. پرسنل اورژانس میتوانند در راه رسیدن به بیمارستان درمان را شروع کنند.
- انجام هرگونه فعالیت را متوقف کنید. در هر حالتی که برایتان راحتتر است، بنشینید یا دراز بکشید.
- نیتروگلیسرین مصرف کنید. اگر از نیتروگلیسیرین استفاده میکنید، دوز نرمال آن را مصرف کنید.
- آسپرین بخورید. اگر به مصرف آسپرین حساسیت ندارید، یک قرص ۳۲۵ گرمی یا دو قرص ۸۱ گرمی بخورید.
- استراحت کنید و منتظر بمانید. تا زمانی که منتظر رسیدن کمک هستید، خونسردی خود را حفظ کنید.
- فهرستی از داروهای خود را در کیف پول، دفترچه یادداشت و یا گوشی همراه ذخیره کنید.
روش های درمان حمله قلبی
درمان سکته قلب میتواند شامل تغییر سبک زندگی، داشتن رژیم غذایی، مصرف دارو و جراحی باشد. قبل از آن میخواهیم بدانیم آیا سکته قلبی خوب میشود یا نه؟ باید بدانید راهی برای درمان حمله قلبی وجود ندارد، شیوههای درمان تنها به کنترل بیماری کمک کرد و ریسک بازگشت بیماری را کاهش میدهند.
تغییر سبک زندگی
گاهی اوقات با ترک عادات اشتباه میتوان به راحتی حمله قلبی را درمان کرد. از جمله عادات اشتباه میتوان به مصرف دخانیات، رژیم غذایی پرچرب، نداشتن برنامه ورزشی منظم و مناسب، کنترل نکردن استرس و فشارهای روحی و کنترل نکردن بیماریهای زمینهای اشاره کرد.
مصرف داروهای قلب
گاهی اوقات نیز در کنار تغییر سبک زندگی، مصرف داروهای شیمیایی توصیه خواهند شد. این داروها از ایجاد لخته خون جلوگیری کرده و باعث میشوند جریان خون حالت طبیعی داشته باشند. متخصص قلب معمولا از این روش برای درمان بیماری استفاده میکند.
جراحی قلب
در صورتیکه شدت آسیب زیاد باشد و تغییر سبک زندگی و مصرف دارو برای درمان بیماری کافی نباشد، جراحی قلب به عنوان راهحلی مناسب پیشنهاد میشود.
جراحی میتواند به شکلهای زیر انجام شود:
جراحی بایپس عروق کرونر (Coronary artery bypass surgery)
در این حالت جراح یک رگ خونی از قسمت دیگر بدن جدا کرده و به قلب پیوند میدهد. شریان مسدود شده و آسیبدیده از بدن خارج میشود.
آنژیوپلاستی (Angioplasty) و استنت گذاری
برای این منظور جراح کاتتری همراه با یک بالون به قسمت باریک رگ وارد میکند. با باد کردن بالون، رسوبات چربی نیز از بین خواهد رفت. گاهی اوقات به منظور باز نگه داشتن رگ از استنت نیز استفاده میشود.
پیوند قلب
چنانچه قلب آسیب بسیار شدیدی دیده باشد، پیوند قلب به عنوان آخرین راهحل پیشنهاد خواهد شد.
برای درمان سکته قلبی به چه پزشکی مراجعه کنیم؟
برای بررسی سیستم قلبی و عروقی بدن لازم است با متخصص قلب و عروق مشورت داشته باشید. این متخصصان با عنوان کاردیولوژیست (Cardiologist) نیز معرفی میشوند. این متخصصان میتوانند ناراحتیهای عروق کرونر، بیماریهای قلبی مادرزادی، و بیماریهای دریچه قلب را تشخیص و درمان کنند. البته آنها برای درمان از روشهای غیر تهاجمی مانند دارو استفاده خواهند کرد. در صورتیکه مشکل با روشهای درمان غیر تهاجمی حل نشود، بیمار به جراح قلب معرفی میشود.با استفاده از خدمات آنلاین درمانکده می توانید با دکتر آنلاین قلب و عروق به صورت تلفنی تصویری و متنی در ارتباط باشید.
پیشگیری از سکته قلبی
قبل از هر چیز باید بدانید، هیچ وقت برای پیشگیری از مشکلات قلبی دیر نیست.
برای این منظور لازم است به این چند نکته توجه داشته باشید:
- داروها را به طور منظم مصرف کنید؛ آنها از بروز حمله قلبی بعدی جلوگیری خواهند کرد. هرگز سرخود، داروها را قطع، کم و زیاد نکنید.
- به طور مرتب با پزشک خود در ارتباط داشته باشید و چکاپهای توصیهشده را انجام دهید.
بیماریهایی مانند فشار خون بالا و دیابت زمینه را برای بروز ناراحتیهای قلبی فراهم میکنند. سعی کنید چکاپهای دورهای را انجام دهید تا این فاکتورها به طور مرتب بررسی شوند. - رژیم غذایی سالمی داشته باشید. رژیم غذایی کم چرب و پر فیبر میتوانند به سلامتی سیستم قلبی و عروقی کمک کنند. این رژیم شامل غلات، میوه و سبزیجات تازه است.
- اگر سیگاری هستید، بهتر است از همین لحظه تصمیم جدی برای ترک آن بگیرید. نمیتوانید سیگار بکشید و انتظار داشته باشید حمله قلبی رخ ندهد. در سیگار سمومی وجود دارد که میتوانند ارگانهای مختلف بدن را تحت تاثیر قرار دهند.
- اگر اضافه وزن دارید یا چاق هستید، لازم است برای کاهش وزن اقدام کنید.
- داشتن برنامه ورزشی مناسب و منظم به طور موثری میتواند سلامتی سیستم قلبی و عروقی را تامین کند. از سادهترین فعالیتهای ورزشی میتوان به پیادهروی اشاره کرد. قبل از انجام آن، حتما اصول صحیح پیادهروی را یاد بگیرید تا بهترین نتیجه را دریافت کنید.
داروهای پیشگیری از سکته قلبی
داروهایی که برای پیشگیری از حمله قلبی تجویز میشوند، ۲ هدف را دنبال میکنند. در ابتدا مصرف آنها به افراد سالمی پیشنهاد میشود که سالم هستند اما ریسک بروز ناراحتیهای قلبی در آنها وجود دارد. گروه دوم افرادی هستند که به بیماریهای قلبی دچار شدهاند و حالا مصرف این داروها برای جلوگیری از بازگشت بیماری تجویز خواهد شد.
مهار کنندههای ACE
این داروها به باز شدن عروق خونی کمک میکنند. در صورتیکه به فشار خون مبتلا شده باشید، مصرف این داروها برای شما تجویز میشود. از عوارض شایع ین نوع داروها میتوان به سرفه خشک اشاره کرد. سایر عوارض جانبی به ندرت اتفاق میافتند.
مسدود کنندههای بتا
این داروها با هدف کاهش فشار خون و ضربان قلب تجویز میشوند. از عوارض شایع آنها به سردی دست اشاره شده است.
داروهای ضد پلاکت. این نوع از داروها از لخته شدن در شریانها جلوگیری خواهد کرد. این داروها ممکن است همراه با آسپرین تجویز شوند. مصرف این داروها میتوانند خطر خونریزی را افزایش دهند.
آسپرین
این دارو مانع از لخته شدن خون میشود. از عوارض شایع آن میتوان به ناراحتیهای معده و حالت تهوع اشاره کرد.
استاتینها. اگر سطح LDL در آزمایش خون بالا باشد، برای کاهش آن و پیشگیری از حمله قلبی این نوع داروها تجویز خواهند شد. دردهای عضلانی از عوارض شایع مصرف این داروها است.
داروهای ادرارآور
این نوع از داروها سطح سدیم در خون را کاهش میدهند. به این ترتیب از افزایش فشار خون جلوگیری میشود. این امر به نوبه خود خطر حمله قلبی را کاهش خواهد داد. از عوارض جانبی آنها میتوان به تشنگی و افزایش ادرار اشاره کرد.
داروهای ضد انعقاد خون
این نوع داروها خاصیت لختهشدن خون را کاهش میدهند. مصرف آنها میتواند منجر به خونریزیهای شدید شود. از عوارض آنها در زنان میتوان به سیکلهای قاعدگی شدید اشاره کرد.


روش های تشخیص سکته قلبی
در ابتدا متخصص برای تشخیص حملات قلبی به علائم و شرح حال بیمار توجه خواهد کرد.
پس از آن با توجه به وضعیت بیماری آزمایشات تشخیصی تجویز خواهند شد که میتواند شامل موارد زیر باشد:
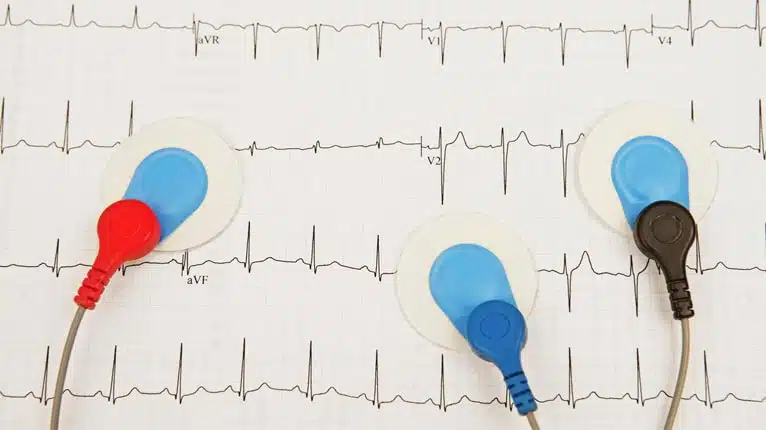
الکتروکاردیوگرام (ECG یا Electrocardiography)
این آزمایش را تحت عنوان نوار قلب میشناسید. در طی آن الکترودهایی به قفسه سینه و برخی دیگر از نواحی بدن مانند مچ با وصل خواهند شد. سیگنالهای دریافتی به صورت امواج برروی مانیتور نمایش داده میشود. نتیجه نوار قلب به صورت چاپی نیز ارائه میشود.
آزمایش خون
با حمله قلبی برخی از پروتئینهای قلب در خون شناسایی خواهند شد. بالا بودن میزان آنها به معنای حمله قلبی است. از جمله آنها میتوان به آزمایش اندازهگیری کراتین کیناز (CK یا CPK)، میوگلوبین (Myoglobin) و تروپونین اشاره کرد.
اکوکاردیوگرافی (Echocardiography)
در این آزمایش با استفاده از امواج صوتی، تصاویری متحرک از قلب در اختیار متخصص قرار میگیرد. نحوه پمپاژ خون توسط حفرهها و دریچههای قلب در این تست به خوبی نشان داده میشود.
آنژیوگرافی (Angiography)
در این تست یک مایع رنگی از طریق کاتتر به سرخرگی در ناحیه پا یا کشاله ران تزریق میشود. به این ترتیب مایع رنگی وارد شریانهای قلب میشود. با استفاده از اشعه ایکس این رگ در شریانها مشاهده میشود و قسمتهای مسدود رگ به خوبی شناسایی خواهند شد.
MRI و سی تی اسکن
این آزمایشات تصویربرداری میتوانند از قلب و قفسه سینه تصاویر کاربردی در اختیار متخصص قرار دهند. در سیتی اسکن از اشعه ایکس استفاده میشود اما در MRI از میدان مغناطیسی استفاده خواهد شد.
علل سکته قلبی
در ادامه به علل سکته قلبی اشاره می کنیم:
مصرف دخانیات
یکی از مهمترین دلایل سکته قلبی سیگار کشیدن و استعمال سایر دخانیات است. سیگار و سموم ناشی از آن منجر به سفت شدن عروق خونی میشود. این امر قلب را تحت فشار قرار خواهد داد. همچنین باید بدانید که سطح کلسترول در افرادی که سیگار میکشند، بالاست و معمولا این افراد از غلظت خون رنج میبرند. در واقع سیگار کشیدن هر آنچه که برای بروز حمله قلبی لازم است را یکجا فراهم میکند.
سن
با افزایش سن ریسک بروز ناراحتیهای قلبی نیز بیشتر میشود. مردان بالای ۴۵ سال و زنان بالای ۵۵ سال بیش از دیگران در معرض بیماریهای قلبی و عروقی قرار دارند.
فشار خون بالا
از فشار خون بالا به عنوان «قاتل خاموش» یاد میشود زیرا هیچ نشانه قابل توجهی ندارد. بالا بودن آن قلب را تحت تاثیر قرار داده و منجر به بروز سکته قلبی خواهد شد.
دیابت
در کنار فشار خون، دیابت نیز بیماری زمینهای است که میتواند خطر حمله قلبی را افزایش دهد. در این حالت به دلیل اختلال در عملکرد انسولین، سطح قند خون بالا میرود و باعث آسیب دستگاه قلبی و عروقی بدن میشود .
سابقه خانوادگی
اگر جزء آن دسته از افرادی هستید که یکی از اعضای خانواده دچار انفارکتوس میوکارد شده است، ریسک بروز آن در شما بیشتر خواهد بود. دقت کنید تنها شانس ابتلا شما به این بیماری افزایش مییابد، نه اینکه حتما به این بیماری مبتلا خواهید شد.
افسردگی
افسردگی مزمن میتواند باعث بروز سکته و ناراحتیهای قلبی- عروقی شود. درمان افسردگی قبل از بروز علائم بیماری قلبی- عروقی خطر ابتلا به حمله قلبی را تا ۵۰ درصد کاهش میدهد.
هوای سرد
هوای خیلی سرد باعث تنگ شدن و انقباض رگها و در نتیجه بالا رفتن ناگهانی فشار خون میشود. در واقع هرچه هوا سردتر باشد خطر سکته قلبی هم بیشتر میشود. ارتباط جالبی بین سرما و خطر ابتلا به سکته قلبی وجود دارد، یعنی تقریبا با هر ۵ درجه کاهش دما، خطر بروز حمله قلبی ۳ درصد بیشتر میشود.
فشار کاری
استرس عامل یک سوم ارجاعات بیماران مبتلا به حمله قلبی به بیمارستان به حساب میآید و استرس ناشی از فشار کار، خطر ابتلا به سکته قلبی را میتواند تا دو برابر افزایش دهد.


مراقب افزایش سطح میلوپراکسیداز خود باشید
بهترین نشانه برای تشخیص خطر حمله قلبی بررسی سطح میلوپراکسیداز است. با افزایش سطح میلوپراکسیداز، کلسترول خوب به کلسترول بد تبدیل میشود و در رگها رسوب میکند. با آزمایش خون میتوان سطح میلوپراکسیداز را اندازهگیری کرد. بالا بودن سطح این ماده باعث میشود تا خطر مرگ ناشی از بیماریهای قلبی- عروقی در افراد ۲ برابر افزایش پیدا کند.
شکر و کربوهیدراتهای ساده
با افزایش مصرف مواد قندی خطر بیماریهای قلبی- عروقی هم به میزان قابلتوجهی افزایش پیدا میکند.
دهانشویهها
در بعضی از دهانشویهها از یک ضدعفونیکننده قوی به نام کلرواکسیدین استفاده میکنند. این ماده باعث میشود تا فشارخون چند ساعت بعد از مصرف بالا رود.
سردردهای میگرنی شدید
براساس گزارش همایش سالانه انجمن نورولوژی ایالاتمتحده، خطر حمله قلبی و گرفتگی عروق در خانمهای مبتلا به میگرن که دچار علائم اورا (یعنی علائم قبل از شروع سردرد مثل تاری دید و … ) هستند؛بیشتر از سایر افراد است. همچنین تحقیقات نشان میدهند که سیگار در افراد مبتلا به میگرن خطر سکته را تا ۹۰ برابر افزایش میدهد که این آمار به خودی خود نشان دهندهی اهمیت ترک سیگار بهخصوص در افراد مبتلا به میگرن است.
عوارض سکته قلبی
متاسفانه سکته قلبی عوارض جبران ناپذیری ممکن است به همراه داشته باشد که در ادامه به آن ها اشاره می کنیم:
مرگ
مرگ و میر ناشی از حملات قلبی همچنان بالاست. آمار در این زمینه میگوید حدود ۵۰ درصد از افرادی که دچار این بیماری میشوند، جان خود را از دست میدهند.
اختلال در ریتم و سرعت ضربان قلب
اختلال در سرعت و ریتم ضربان قلب (دیس ریتمی ضربان قلب، Dysrhythmia) از دیگر عوارض شایع حمله قلبی است. آریتمی یعنی ضربان قلب وجود ندارد و دیس ریتمی یعنی ضربان قلب نامناسب است. متوسط ضربان قلب در حالت استراحت بین ۵۰ تا ۱۰۰ BMP قرار دارد. منظور از BMP، ضربان در دقیقه است.
شوک قلبی (Cardiogenic shock)
تحقیقات نشان می دهند که ۱۵ درصد از بیمارانی تحت حملههای قلبی قرار میگیرند، دچار شوک قلبی (کاردیوجنیک) میشوند. در این حالت قلب قادر نیست به اندازه کافی خون پمپاژ کند. فشار خون پایین، نداشتن هوشیاری، تنگی نفس شدید و تنفس سریع از جمله علائم شوک قلبی هستند. حدود ۹۰ درصد از بیماران با بروز این عارضه جان خود را از دست میدهند. آمار مرگ و میر در ۲۴ ساعت اول در صدر قرار دارد. برخی بیماران ممکن است با گذشت چند روز از بروز این عارضه، جان خود را از دست بدهند. افرادی که بیش از ۴۰ درصد عملکرد میوکارد خود را از دست دادهاند، بیشتر در معرض ابتلا به شوک قلبی هستند.
پارگی قلب (Cardiac rupture)
پارگی قلب، پس از عوارضی مانند شوک قلبی و آریتمی، مهمترین علت مرگ بیماران است. اینطور به نظر میرسد فشار خون بالا ریسک بروز این عارضه را افزایش میدهد. شایعترین محل پارگی، دیواره بطن چپ است. اینطور به نظر میرسد زنان بیش از مردان در معرض چنین عارضهای قرار دارند. افت فشار خون، تنگی نفس و درد قفسه سینه از جمله علائم شایع پارگی قلب بهشمار میروند.
نارسایی قلبی (Heart failure)
نارسایی قلبی به حالتی اشاره دارد که قلب از پمپاژ کردن خون ناتوان است. بیشتر بیماران از نارسایی در سمت چپ قلب شکایت دارند. حالت تهوع، تورم پاها، تنگی نفس ناگهانی به طوری که بیمار از شدت آن از خواب شبانه بیدار شود یا تنگی نفسی که هنگام انجام فعالبتهای معمولی مانند بالا رفتن از پلهها ایجاد میشود، از علائم نارسایی قلبی بهشمار میروند.
پریکاردیت (Pericarditis)
پریکاردیت به التهاب پریکاردیوم مرتبط است. پریکاردیوم، غشا انعطافپذیری است که دو لایه بوده و قلب را احاطه کرده است. این عارضه اغلب حاد است و معمولاً ۲۴ تا ۷۲ساعت پس از سکته و حمله قلبی رخ میدهد. درد در قفسه سینه و ریتم غیر طبیعی از علائم شایع آن هستند.
روند بهبود پس از سکته قلبی
استراحت پس از حمله قلبی به بیماران توصیه میشود. پس از حمله قلبی برای بازگشت به فعالیتهای کاری و روزمره خود عجله نداشته باشید. ممکن است حدود سه تا پنج روز در بیمارستان بستری شوید. پس از آن ۶ تا ۸ هفته به خود استراحت دهید.
انجام هرگونه فعالیت فیزیکی شدید که باعث ایجاد درد در قفسه سینه شود، برای شما تهدید بهشمار میآید. در طی دوران نقاهت و حتی پس از آن به سراغ فعالیتهایی نروید که باعث نفس نفس زدن شما شوند.
گرچه توصیه میشود که استراحت را جدی بگیرید اما باید بدن را برای بازگشت به زندگی روزمره آماده کنید. این کار را به تدریج انجام دهید. استرس و فشارهای روحی همانقدر برای شما مضر هستند که فعالیتهای شدید فیزیکی.
بهتر است ۴ تا ۵ روز پس از حمله قلبی، حمام کنید. برای این منظور از آب خیلی گرم یا سرد استفاده نکنید. همچنین سعی کنید مدت زمان استحمام طولانی نشود.
به رژیم غذای خود توجه داشته باشید و به سراغ غذاهای کم نمک، کم کالری و کم چرب بروید. برای این منظور بهتر است با متخصص مشورت داشته باشید تا با توجه به وضعیت شما، بهترین رژیم غذایی معرفی شود. بسیاری از بیماران پس از گذشت یک هفته از بیماری میتوانند رانندگی کنند، با این حال بهتر است در این زمینه با پزشک معالج خود مشورت داشته باشید.
تسریر مراقب سلامتی شماست!